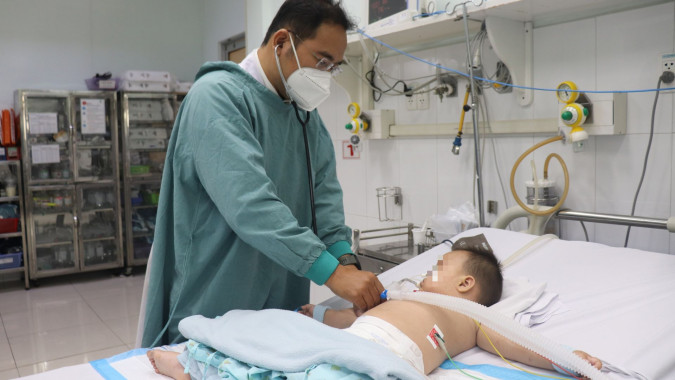
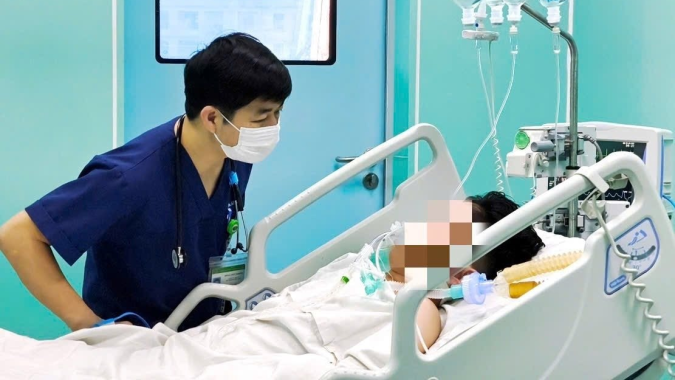
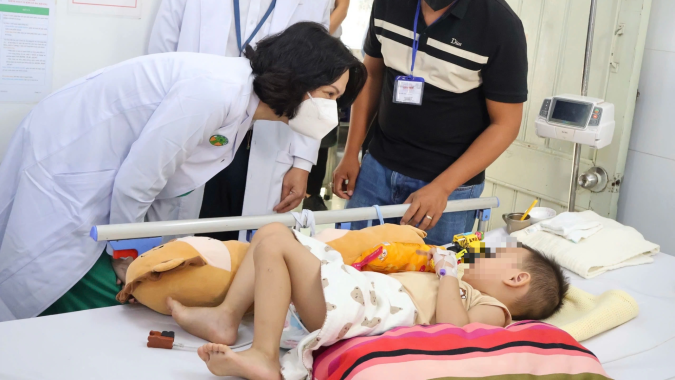
Mới đây, một nữ bệnh nhi 11 tuổi tại Phú Quốc (tỉnh An Giang) sốt, đau đầu, nổi ban, tím tái, khó thở, vào viện cấp cứu song không qua khỏi, được xác định tử vong do não mô cầu type B. Một bạn học của bệnh nhi sau đó cũng có biểu hiện nghi mắc bệnh, phải chuyển đến điều trị tại Bệnh viện Bệnh nhiệt đới TP. Hồ Chí Minh.
Theo thống kê của Bộ Y tế, tình hình dịch tễ đang có chiều hướng phức tạp khi năm 2025, cả nước ghi nhận 95 ca mắc viêm não mô cầu, tăng 74 ca so với năm trước, trong đó có 3 trường hợp tử vong.
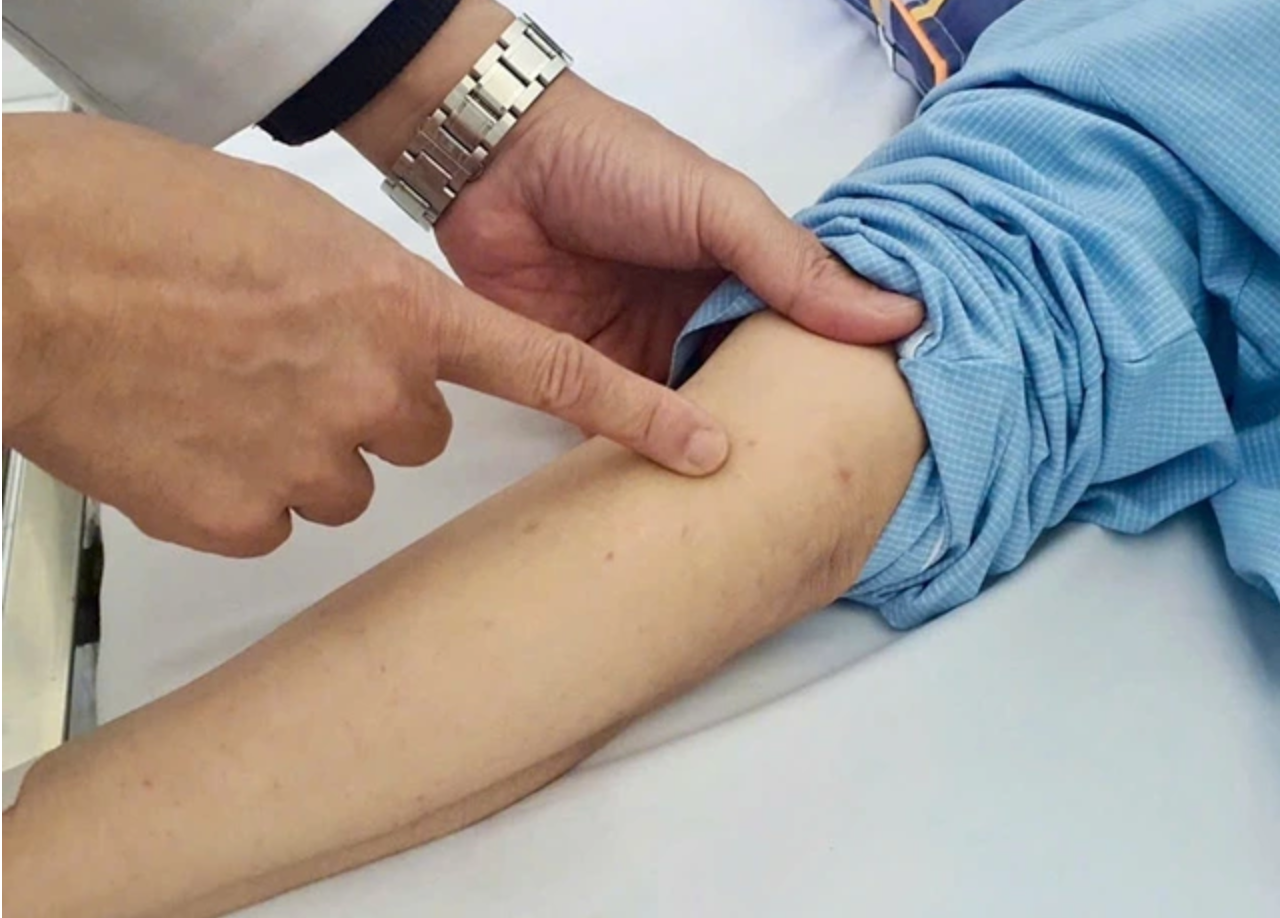
Thực tế lâm sàng cho thấy căn bệnh này không chỉ gây tử vong nhanh chóng mà còn để lại những di chứng lâu dài. Bệnh viện Nhi đồng 2 (TP. Hồ Chí Minh) mới đây tiếp nhận bệnh nhi 7 tháng tuổi, sinh đủ tháng nhưng chưa được tiêm ngừa não mô cầu. Chỉ sau một ngày khởi bệnh với triệu chứng sốt cao, lừ đừ và vài chấm xuất huyết rải rác, tình trạng của em chuyển biến xấu đi đột ngột. Bệnh nhi lơ mơ, suy hô hấp, tử ban màu tím nổi rải rác toàn thân và phải nhập viện cấp cứu trong tình trạng sốc nhiễm trùng nặng.
Các bác sĩ đặt nội khí quản thở máy, bù dịch chống sốc, dùng thuốc vận mạch và kháng sinh phổ rộng. Dù được chuyển khoa Hồi sức tích cực để lọc máu ròng rã suốt hai tuần và giữ lại được mạng sống, nhưng các đầu ngón tay của bệnh nhi đã bị hoại tử hoàn toàn, buộc các bác sĩ phải phẫu thuật đoạn chi.
Được biết, sức tàn phá của vi khuẩn Neisseria meningitidis gây ra bệnh não mô cầu là rất lớn. Trong số nhiều nhóm vi khuẩn gây bệnh, các nhóm A, B, C, Y và W135 thường dẫn đến tình trạng nhiễm trùng xâm lấn nặng nề. Theo báo cáo của Viện Pasteur TP. Hồ Chí Minh từ năm 2014 đến 2025, riêng nhóm B đã chiếm đến 98,1% các trường hợp mắc bệnh tại khu vực phía Nam. Bệnh đặc biệt nhắm vào nhóm trẻ em dưới 5 tuổi (nhất là dưới một tuổi), thanh thiếu niên 15-24 tuổi và những người có hệ miễn dịch kém. Vi khuẩn lây truyền thông qua việc tiếp xúc trực tiếp đường hô hấp với các giọt bắn từ người bệnh hoặc người lành mang trùng.
Sự nguy hiểm của não mô cầu nằm ở chỗ thời gian ủ bệnh kéo dài từ 1 đến 10 ngày, nhưng khi phát bệnh lại diễn tiến nhanh chóng. Ban đầu, bệnh nhân chỉ xuất hiện các dấu hiệu nhiễm trùng thông thường như sốt cao, rét run, ho, đau họng, mệt mỏi. Rất nhanh sau đó, các dấu hiệu tổn thương não - màng não ập đến với những cơn đau đầu dữ dội, buồn nôn, cứng gáy. Bệnh nhi nhỏ tuổi có biểu hiện quấy khóc, thóp phồng, tiêu chảy, li bì hoặc hôn mê. Dễ nhận diện nhất là sự xuất hiện của các ban xuất huyết hoại tử hình sao ở hai chi dưới, lan rộng với tốc độ chóng mặt. Khi trẻ rơi vào thể tối cấp, tình trạng nhiễm trùng nhiễm độc sẽ làm suy thượng thận, suy đa tạng, khiến bệnh nhi có thể tử vong chỉ trong vòng 24 giờ.
Ngay cả khi được cứu sống, tỷ lệ bệnh nhi phải mang dị tật suốt đời là rất lớn. Những biến chứng thường gặp và ám ảnh nhất là sẹo da chằng chịt và phải cắt bỏ chi do hoại tử. Cùng với đó là hàng loạt di chứng thần kinh vĩnh viễn như co cứng cơ, tổn thương não, liệt dây thần kinh sọ, co giật và rối loạn học tập. Nhiều bệnh nhi bị suy giảm hoặc mất hoàn toàn thính lực, thị lực ở cả hai bên. Hậu quả của các cuộc phẫu thuật đoạn chi và sẹo hoại tử còn mang đến những cơn đau mạn tính hành hạ bệnh nhi mỗi ngày.
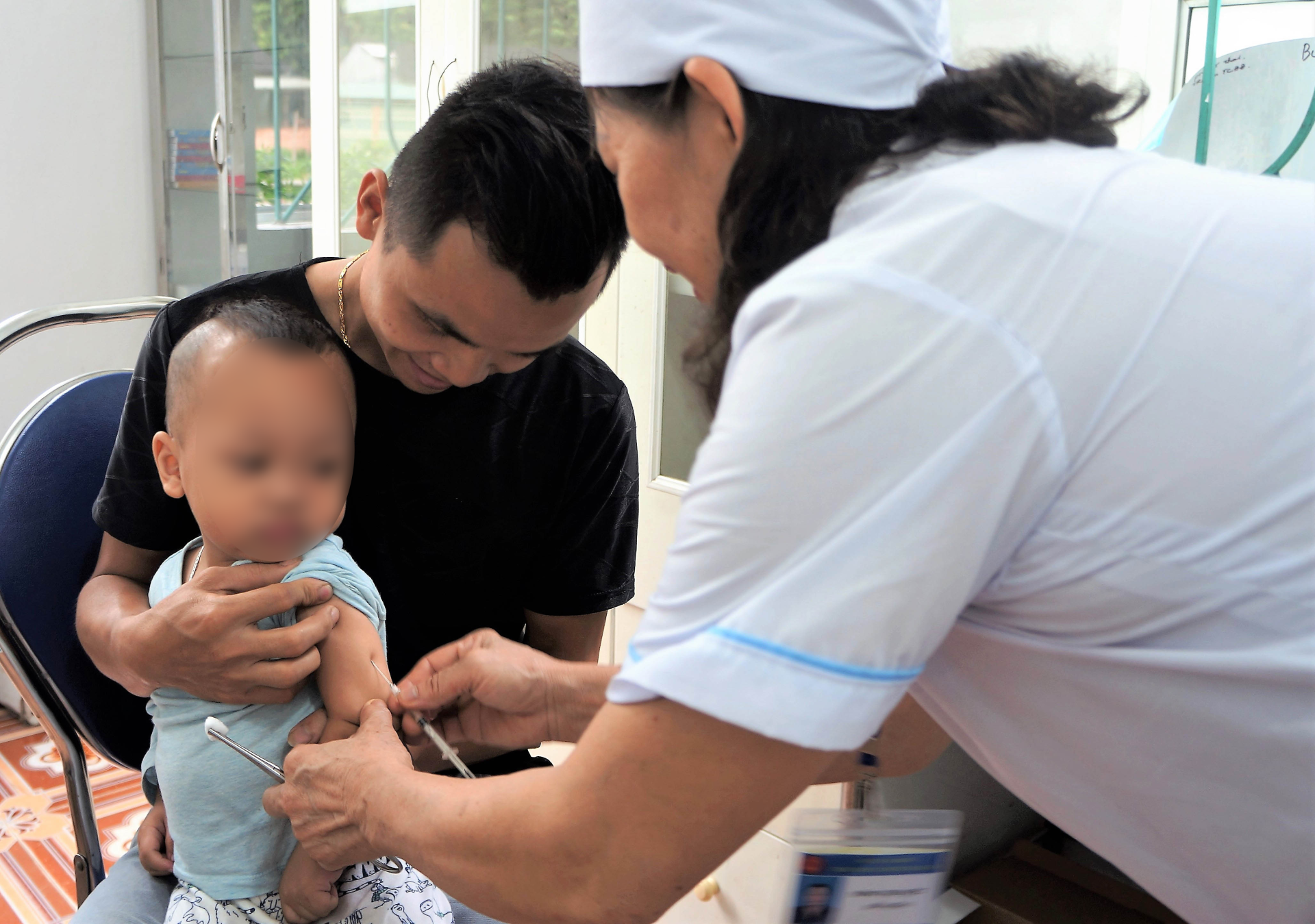
Hơn thế nữa, sau những đợt điều trị sinh tử tại phòng hồi sức cấp cứu, tỷ lệ bệnh nhi mắc chứng rối loạn sang chấn tâm lý hậu chấn thương gia tăng đáng kể. Tình trạng suy thận cấp trong quá trình mắc bệnh có thể không hồi phục mà âm thầm tiến triển thành suy thận mạn, buộc phải chạy thận hoặc chờ ghép thận.
Hiện nay, tiêm vắc-xin là phương pháp phòng bệnh đặc hiệu và hiệu quả nhất. Tại Việt Nam đã có đầy đủ các loại vắc-xin phòng ngừa 5 nhóm huyết thanh gây bệnh phổ biến là nhóm B và nhóm ACWY, được chỉ định tiêm cho trẻ em từ rất sớm. Bên cạnh đó, cần áp dụng các biện pháp dự phòng như giữ gìn vệ sinh cá nhân và môi trường sống cũng như mang khẩu trang, vệ sinh tay, ăn uống đủ chất, súc họng bằng dung dịch sát khuẩn, tránh tụ tập nên đông người, tránh dùng chung dụng cụ ăn uống...